MŰSZERES VIZSGÁLATOK, RÁKSZŰRÉS
A legtöbb ember idegenkedik, sőt gyakran fél a végbél vizsgálatától. Fájdalmasnak tartják, olykor megalázónak vélik. Klinikánkon húsz éves proktológiai praxis alapján igyekszünk mindkét hiedelemre rácáfolni, melynek sikerét pácienseink a vizsgálatok után igazolják is a „sokkal rosszabbra számítottam, „ez nem is volt olyan vészes” „kellemesen csalódtam” … és ehhez hasonló mondatokkal. Tudni kell, hogy az anoscopos és rectoscopos vizsgálat gyakorlott szakember által, kellő empátiával és odafigyeléssel végezve egyáltalán nem fájdalmas, csupán kellemetlen a közben érzett székelési inger miatt, melyre betegeink figyelmét minden esetben felhívjuk. Otthoni előkészítést nem igényel, amennyiben szükséges, egy „gyorsbeöntéssel” , mely összesen 1dl folyadék, a vizsgálni kívánt bélszakasz tökéletesen kitisztítható. A vizsgálattal kapcsolatos egyéb ellenérzéseket pedig az izolált, kényelmes vizsgálószékkel és a legkorszerűbb műszerekkel felszerelt kezelő helyiség, valamint a barátságos, a beteggel együtt gondolkodó, beleérző személyzet megfelelő viselkedése hívatott a minimálisra csökkenteni.
Mindezek alapján kevés érv szólhat az ellen, hogy tünetek esetén felesleges aggodalmakkal telő napok helyett válasszuk a lehetőséget, megtudni panaszaink igazi okát, és időben megszűntetni, gyógyítani azokat.
Egy kb. 5-10 percet igénylő proktológiai vizsgálat egyben a vastagbél alsó 25-30 cm-nek rákszűrése is, ahol a colon tumorok jelentős hányada előfordul. Fontos megemlíteni, hogy a vizsgálatok során mellékleletként gyakran felfedezett polypok jelen tudásunk szerint a colorectalis carcinomák 80-85 %-ának kialakulásáért felelősek. Időben történő észlelésük és eltávolításuk jelentőségét nem lehet eléggé hangsúlyozni. Azt a szomorú tényt is le kell írni, hogy míg korábban a malignus tumorok kialakulása kifejezetten az idősebb korosztály betegsége volt, ma már egyre gyakrabban jelenik meg fiatalabbaknál is. Ezért rendkívül fontos minden esetben öngyógyítás helyett szakemberhez fordulni, 40 év felett pedig tünetmentes állapotban is a rendszeres rákszűrés.


KÜLSŐ, BELSŐ ARANYEREK MŰTÉTEI
Az aranyér betegség kialakulásának vezető oka a vénás elfolyás akadályozottsága. Ebben számos tényező játszik fontos szerepet: obstipáció, ülő munka, rostszegény táplálkozás, terhesség, a szülés folyamata, genetikus hajlam, rendszeres, megerőltető fizikai munka, gyakori hasmenések.
Az aranyér betegségnek több megjelenési formája létezik, melyeket gyakran még az orvos kollégák is keverik, ezért próbáljuk meg röviden rendezni ezt a kérdést. Haladjunk belülről kifelé.
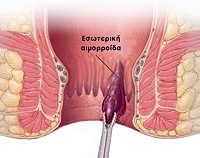
A belső aranyeres csomók az analis csatorna belső határát jelentő linea dentata felett, nyálkahártyával fedett területen elhelyezkedő, a végbél teljes zárását biztosító, anatómiai képletben levő érgomolyag következményes kitágulása során keletkezik. Négy súlyossági foka ismert:
- fokú: megnagyobbodott, vérzékeny, nem előeső
- fokú: székletürítésnél előeső, spontán visszahúzódó
- fokú: székletürítéskor előesik, kézzel kell visszahelyezni
- fokú: állandóan előeső, kézzel nem visszahelyezhető aranyeres csomók, járhatnak nagy fájdalommal, gyulladással, oedemával, felületes elhalásokkal. Ezt az állapotot aranyeres krízisnek nevezzük.
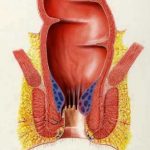
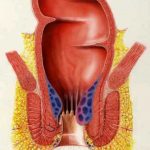
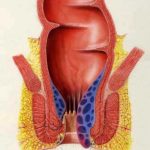
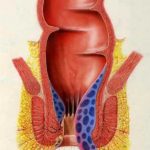
Elhelyezkedésük állandó. Hanyatt fekvő helyzetben minden embernél 3, 7 és 11 óránál találjuk őket. Közöttük is előfordulhatnak azonban intermedier, köztes aranyerek, szabálytalan elrendeződésben.
Operálni ma már csak a III. ill. IV. fokú elváltozásokat szokás, de klinikánkon számtalan esetben kezeltünk sikerrel, műtét nélkül III. fokú aranyereket is.
A műtét végezhető altatásban, gerincvelői ill. helyi érzéstelenítésben is. Magunk a számos műtéti megoldás közül az ún. Klasszikus, zárt műtéti eljárást alkalmazzuk, amikor az eltávolított aranyeres csomó helyét varratokkal zárjuk, de a bőrfelszínt is érintő sebet nyitva hagyjuk. A beavatkozást követően egy nap megfigyelés szükséges. A lábadozási idő kb. 1 hét, de a teljes gyógyulás 4 hét után várható. Addig a beteget rendszeresen ellenőrizni kell.
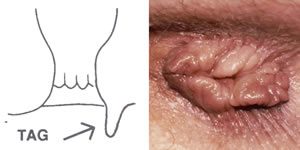
Külső aranyereknek a végbélnyílás csatorna külső határán, az anocutan terület alatti vénás plexusok tágulatait nevezzük, szemben az előesett, kicsúszott, kívül elhelyezkedő, belső aranyérrel. A végbélnyílás környékén gyakran előforduló, különböző okok miatt kialakult bőrtágulatokat is sokan tévesen aranyereknek vélik. Elhelyezkedésük iránya kevésbé meghatározott, mint a belsőké. A két rendszer között számos összeköttetés létezik. Enyhébb tágulatok általában nem okoznak panaszt, kezelést nem igényelnek. Ha mégis, akkor diathermiás tűvel való megégetésük (ignipunctio) a választandó eljárás. Természetesen érzéstelenítésben.
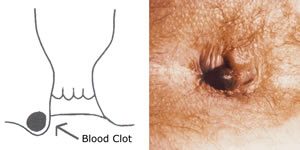
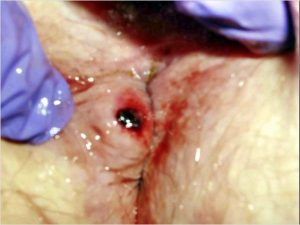
Különleges, de nem ritka szövődményes formája a külső aranyereknek a thrombosis, amit a leghelyesebb talán perianalis thrombosisnak nevezni. Tudni kell, hogy ez az ijesztő kórkép ártalmatlan, de nagyos sok esetben heves tüneteket okoz. Ilyenkor a megoldás a sebészi thrombectomia, ami a feszülő, kékes színű, fájdalmas, gyakran vérző elváltozásra való rámetszésből és a benne levő vérrögök eltávolításából áll. Klinikánkon ezt mindig kiegészítjük a látható bőrfelesleg eltávolításával is. Ez nem csak azonnali panaszmentességet és néhány nap alatti gyógyulást eredményez, de tökéletes esztétikai eredményt is biztosít. A már korábban említett, nagyméretű, akár tisztálkodási nehézségeket is okozó bőrtágulatok ellátása a sebészi eltávolítás.
Nem szabad megfeledkezni a konzervatív kezelések fontosságáról sem, melyek enyhébb esetben önálló therápiaként alkalmazhatók, műtéteknél pedig kiegészítésül szolgálnak. Az ülőfürdők, kenőcsök, kúpok használata, a megfelelő étrend és a vénás keringést javító gyógyszerek jelentősen csökkentik a panaszokat, és elősegítik a gyorsabb gyógyulást.
ARANYEREK MŰTÉT NÉLKÜLI KEZELÉSE
I. II. és nagyon sok esetben III. fokú aranyerek is kezelhetők műtét nélkül. Klinikánkon a számos lehetőség közül a Barron-ligatúrát, a szklerotizálást és a kryo kezelést alkalmazzuk. A beavatkozásokra proktológiai standard vizsgálat után kerülhet sor, miután kizártuk a panaszok esetleg, az aranyerességnél súlyosabb okát
Barron-ligatúra: Gumigyűrű leszorítás, melynek során az aranyér tövére egy speciális eszköz segítségével gumigyűrűt pattintunk. Ez megszünteti annak vérellátását, és elhalását okozza. A leszáradt nodus csonk a gumigyűrűvel együtt leesik, és a széklettel távozik általában az 5-7. napon. A helyén kis seb alakul ki, ami néhány hét alatt, heg hátrahagyásával gyógyul. Ez a heg jótékony hatású, mert a meglazult nyálkahártyát „visszaragasztja” a bél izomzatához. Közben a soron következő kezelések egy hetes szünetekkel folytathatók. A beavatkozás fájdalommentes, érzéstelenítést nem igényel, mert azon a területen már nincsenek érzőidegek. A kezelések alatt a megerőltető fizikai munka kerülendő de a megszokott, mindennapi tevékenységek folytathatók.
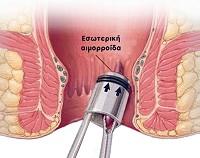
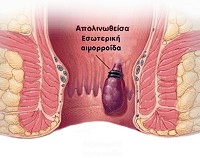
Kryo kezelés: Az aranyerek fagyasztása önmagában általában nem hozza meg a remélt eredményt, de a ligatúra kiegészítéseként, közvetlenül a leszorított csomóra kifejtett hatása gyorsítja a gyógyulást, csökkenti az esetleges kezelés utáni panaszokat, kisebb fájdalmakat.
Szklerotherápia: A haemorrhoidalis varixokra is alkalmazható a szklerotizáló anyag injekciós bejuttatása akár önállóan, akár az előzőleg leírt beavatkozásokkal együtt. Különösen ajánlott abban az esetben, ha a beteg valamilyen váralvadás gátló kezelésben részesül.
Valamennyi eljárás ambulanter végezhető. A kiegészítő, konzervatív kezelésekkel itt is javasolt élni.
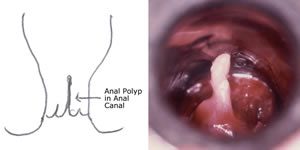
ANALIS FISSURA MŰTÉTE
Az anus berepedése az egyik legfájdalmasabb, a legtöbb esetben vérzésekkel kísért, és ugyancsak gyakori proktológiai megbetegedés. Általában a hátsó vagy az elülső comissurában keletkezik, de előfordulhat más irányokban is. Nagy, fájdalmatlan repedések a vastagbél idült betegségeinek gyanúját vetik fel. A végbélnyílást borító nyálkahártya ill. anoderma sérülését rendszerint a kemény széklet erőltetett kiürítése okozza, de kóroki tényezőként szerepelhet a terület chronicus gyulladások következtében kialakult érzékenysége, kötőszöveti gyengesége, nagy aranyerek okozta vérellátási zavar, a repedések mögötti analis crypták gyulladása, a záróizmok fokozott, kóros, görcsös állapota, melyek mögött gyakran találunk pszichés problémákat.
A diagnózis könnyű, szinte már az anamnézis felvételekor felállítható. Vizsgálatkor szabad szemmel látjuk az elváltozást, mely akut esetben csak egy hosszanti érzékeny seb, idült, ismétlődő betegségnél egy carunculát vagy más néven „előőrscsomót” és egy megnagyobbodott analis papillát találunk a fissura előtt ill. mögött. Ez a „fissura hármas egység”.
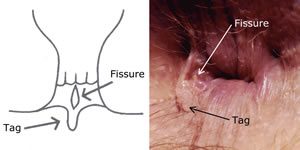
Néhány szó a kezelésről: Akut esetben a betegek többségénél a konzervatív (nem műtéti) kezelés eredményes lehet. 80-90%-ban javulnak gyógyszeres kezelés, valamint étrendi, életmódi változtatások hatására, szemben a krónikus esetekkel, ahol ez az arány csak kb. 40%-os. A kezdeti kezelés rostokban gazdag étrendből, székletlágyító készítmények alkalmazásából áll. Erre legalkalmasabb az étkezési búzakorpa. Fokozni kell a folyadékbevitelt és a testmozgást. Ülőfürdőkkel csökkenthető a záróizmok görcsös állapota, javítható a vérkeringés, és jobban tisztul a sérült felület is.
Helyi érzéstelenítő és nitroglicerin tartalmú krémek alkalmazása hozta meg az utóbbi évek legjobb eredményét. Szteroid tartalmú krémek használata is segíthet, de ezeket 2 hétnél tovább nem tanácsos alkalmazni, mert tőlük a bőr elvékonyodik, ami tovább rontja az állapotot, fokozza az újabb sérülés veszélyét.
Krónikus esetekben, amikor 2-4 hét konzervatív kezelésre nem tapasztaljuk a betegség jelentős regresszióját, műtétet javasolunk.
A műtét a fissurectomia, mely az ún. „fissura hármas egység” kimetszése. Ez jelentősebb szűkület ill. fokozott izomgörcs esetén kiegészíthető a parciális laterális sphincterotomiával, ami a belső záróizom görcsös gyűrűjének részleges, oldal irányú bemetszését jelenti. Ezáltal tágul az anus, megszűnik a kóros izomtónus, teret engedve ezzel a gyógyulásnak. A beavatkozás nem okoz kontinencia zavart.
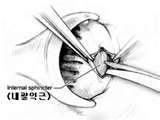
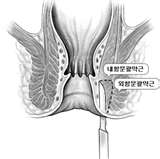
A műtét ambulanter végezhető, helyi érzéstelenítésben. Néhány órás megfigyelést követően a beteg otthonába távozhat. A lábadozási idő 1-7 nap, a teljes gyógyulás néhány hét alatt következik be. A rendszeres ellenőrzés itt is elengedhetetlen.
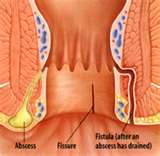
ANALIS FISTULÁK MŰTÉTEI
Anorectalis tályog és fistula
Tulajdonképpen egyazon elváltozás akut ill. krónikus állapota. A folyamat a tályog kialakulásával kezdődik, mely leggyakrabban a Morgagni-tasakokba nyíló illatmirigy maradványok járatainak lezáródása okozta fertőzésből ered, de kóroki tényező lehet idegentest okozta perforáció, sérülés, hidradenitis, Crohn-betegség vagy vaginalis műtét is. A fertőzés aztán a végbél körüli laza, kötőszövetes terekben könnyen terjed. Attól függően, hogy hol alakul ki megkülönböztetünk:
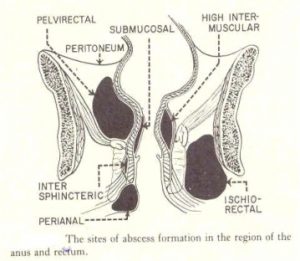 1. perinanalis (40-45 %)
1. perinanalis (40-45 %)
2. intersphictericus ( a; alacsony vagy b; magas) (21 %)
3. ischiorectalis (20%)
4. supralevatoros (7%)
5. postanalis
6. submucosus tályogokat.
A tályogok jelentős fájdalommal, duzzanattal, lázzal, gyakran hidegrázással, rossz közérzettel járnak. Kezelésük sebészi feladat. Az 1, 2a, 5 és 6 számmal jelzett tályogok feltárása helyi érzéstelenítésben, ambulanter elvégezhetők, a többi ellátása altatást vagy spinál anesztéziát kíván. A következményes sipoly kialakulása ilyenkor is 50 % körüli. Ha elmarad a sebészi ellátás, és a tályog spontán megnyílik, a fistula kialakulásában biztosak lehetünk. Jellemző tünetük a folyamatos vagy kisebb megszakításokkal jelentkező gennyes, véres váladékozás, átmeneti feszítő fájdalmak.
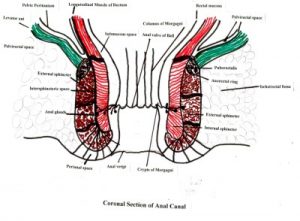 A kialakult sipolyakat lefutásuk szerint osztályozzuk:
A kialakult sipolyakat lefutásuk szerint osztályozzuk:
1. intersphinctericus (60%)
2. transsphinctericus (28%)
3. suprasphinctericus (10%)
4. extrasphinctericus (2%)
Gyógyulás csak sebészi beavatkozástól várható. Az alacsonyabban, felületesen elhelyezkedő a záróizom kisebb részét érintő fistulák műtétei helyi érzéstelenítésben, járó beteg ellátás keretében megoldhatók. A sipoly falának feltárását, kimetszését szükség esetén gumiátfűzést végzünk, így a gyógyulás után nem marad vissza kontinencia zavar. A magasra terjedő elváltozások intézeti elhelyezést igényelnek.
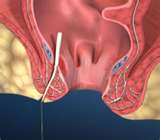
SINUS PILONIDALIS
Főként fiatal férfiak betegsége általában a farokcsont felett, a farpofák közötti területen. Kialakulásának hátterében a tartós ülőhelyzet ( jeep betegség ) okozta irritációk miatt befelé növő szőrszálak állnak. Az így kialakult cysta fertőződése tályog kialakulásához, majd sipoly képződéséhez vezet.

Mindkét elváltozás kezelhető helyi érzéstelenítésben, amennyiben a folyamat nem elhanyagolt, kiterjedése nem jelentős.
A tályogot érzéstelenítő infiltrációját követően feltárjuk, kitisztítjuk, lazán tamponáljuk. Az utókezelés ülőfürdőkből áll.
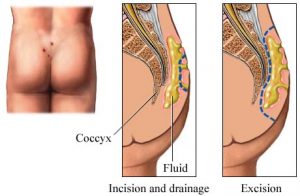
Kialakult sipoly esetén a járat kiterjedésének meghatározását követően az ép szövetekig kiírtjuk az elváltozást, majd úgynevezett marsupialisatio-t végzünk, mely a bőrszélek körkörös leöltését jelenti. Tamponálás, majd a váladékozást felszívó, rendszeresen cserélt kötések mellett a seb sarjadása 4-8 hét alatt eredményez gyógyulást annak nagyságától függően. Elsődleges sebzárást, Z-plasztikát nem alkalmazunk. Kiterjedtebb a farkcsont mögé, a végbél köré terjedő elváltozások ellátása kórházi feladat.
VÍRUSOS SZEMÖLCSÖK ELTÁVOLÍTÁSA
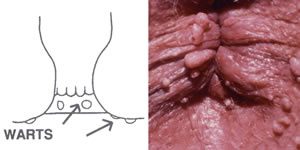 A végbélnyílásban és környékén előforduló vírusos szemölcsök közül leggyakoribb a Condyloma acuminatum más néven a hegyes függöly. A megbetegedést papilloma (HPV) vírusok okozzák. A szemölcs gyakori megbetegedés, mely aggodalmat okoz, mivel csúnya elváltozásokkal jár, baktériumokkal felülfertőződhet, és károsodott immunrendszerre utalhat. Nőknél a papilloma vírus méhnyakban megtelepedett 16-os és 18-as típusai nem okoznak a külső nemi szerveken szemölcsöket, de szerepük lehet a méhnyakrák kifejlődésében. Ezek a típusok és egyéb papilloma vírusok a méhnyak hámrétegén belüli daganatot, a hüvely, külső nemi szervek, végbélnyílás, hímvessző, szájüreg, garat és a nyelőcső rákos megbetegedését okozhatják. Az elváltozások a végbélnyílás körül, illetve a végbélben is kifejlődhetnek anális nemi életet élők esetén.A szemölcsök a fertőződést követően 16 hónap múlva jelennek meg apró, puha, nedves, rózsaszín vagy vörös duzzanatok formájában, melyek gyorsan nőnek és kocsányossá válnak. Adott területen általában több is található belőlük, érdes felszínük karfiolszerű képződményekké teszi őket. Terhes vagy csökkent immunitású betegekben (AIDS-es vagy immunszuppresszív kezelés alatt álló egyének), vagy a bőr gyulladása esetén gyorsan nőnek.
A végbélnyílásban és környékén előforduló vírusos szemölcsök közül leggyakoribb a Condyloma acuminatum más néven a hegyes függöly. A megbetegedést papilloma (HPV) vírusok okozzák. A szemölcs gyakori megbetegedés, mely aggodalmat okoz, mivel csúnya elváltozásokkal jár, baktériumokkal felülfertőződhet, és károsodott immunrendszerre utalhat. Nőknél a papilloma vírus méhnyakban megtelepedett 16-os és 18-as típusai nem okoznak a külső nemi szerveken szemölcsöket, de szerepük lehet a méhnyakrák kifejlődésében. Ezek a típusok és egyéb papilloma vírusok a méhnyak hámrétegén belüli daganatot, a hüvely, külső nemi szervek, végbélnyílás, hímvessző, szájüreg, garat és a nyelőcső rákos megbetegedését okozhatják. Az elváltozások a végbélnyílás körül, illetve a végbélben is kifejlődhetnek anális nemi életet élők esetén.A szemölcsök a fertőződést követően 16 hónap múlva jelennek meg apró, puha, nedves, rózsaszín vagy vörös duzzanatok formájában, melyek gyorsan nőnek és kocsányossá válnak. Adott területen általában több is található belőlük, érdes felszínük karfiolszerű képződményekké teszi őket. Terhes vagy csökkent immunitású betegekben (AIDS-es vagy immunszuppresszív kezelés alatt álló egyének), vagy a bőr gyulladása esetén gyorsan nőnek.
A szemölcsök általában küllemük alapján felismerhetők, de meg kell különböztetni a szifilisz második stádiumában látható fekélyektől. A szokatlan vagy makacs elváltozásokat sebészetileg el lehet távolítani, és mikroszkópos vizsgálattal a rákos elfajulás lehetőségét ki kell zárni. Nőknél a méhnyakon lévő szemölcs rendszeres rákszűrési vizsgálatokat tesz szükségessé.
Intézetünkben azon betegeket látjuk el, akiknél a bőrgyógyászati kezelés nem járt a megfelelő eredménnyel, ill. azok a páciensek, akiknél az elhanyagolt elváltozás mérete miatt már alkalmatlan az ecsetelésre, és csak a sebészi ellátás jöhet szóba.A beavatkozás során a szemölcsök leégetésére ill. kimetszésére kerül sor. Szövettani vizsgálat kötelező.
Természetesen nem kerülhető meg a további rendszeres bőrgyógyászati ellenőrzés és a megfelelő gyógyszeres terápia alkalmazása sem.
